Migreenin erottaminen muista päänsäryistä
Migreenin erottaminen muista päänsäryistä, niin primaareista kuin sekundaarisistakin, on hoidon perusta. Väärään diagnoosiin ei ole olemassa oikeaa hoitoa.
Taulukko 4. Päänsärkytyyppien määritelmät ja tunnistaminen.
| |
Primääripäänsärky |
Sekundaarinen päänsärky |
| Määrite |
Päänsärky on sairaus sinänsä, sen taustalla ei ole muuta syytä.
Tärkeimmät primaarit päänsäryt:
1. Migreeni
2. Tensiopäänsärky
3. Sarjoittainen päänsärky
|
Joku muu syy aiheuttaa päänsäryn, ja päänsärky on muun sairauden oire.
|
| Tunnistus |
Tunnistus ICHD-3 kriteerien perusteella.
|
Tunnistus vaaran merkkien perusteella. |
Taulukko 5. Sekundaarisen päänsäryn aiheuttajat.
| Sekundaarinen päänsärky |
Sekundaarisen päänsäryn perussyy |
| Neurologisia aiheuttajia |
Aivohaveri, aivokalvontulehdus, aivokasvain, kohonnut tai matala aivopaine |
| Paikallisia aiheuttajia |
Poskiontelotulehdus, purentavika, silmänpainetauti, niska-hartiaseudun jännitys
|
| Muita aiheuttajia |
Yleisinfektio, lääkkeen haittavaikutus, nestetasapainon häiriö + monia muita |
Primääripäänsäryt
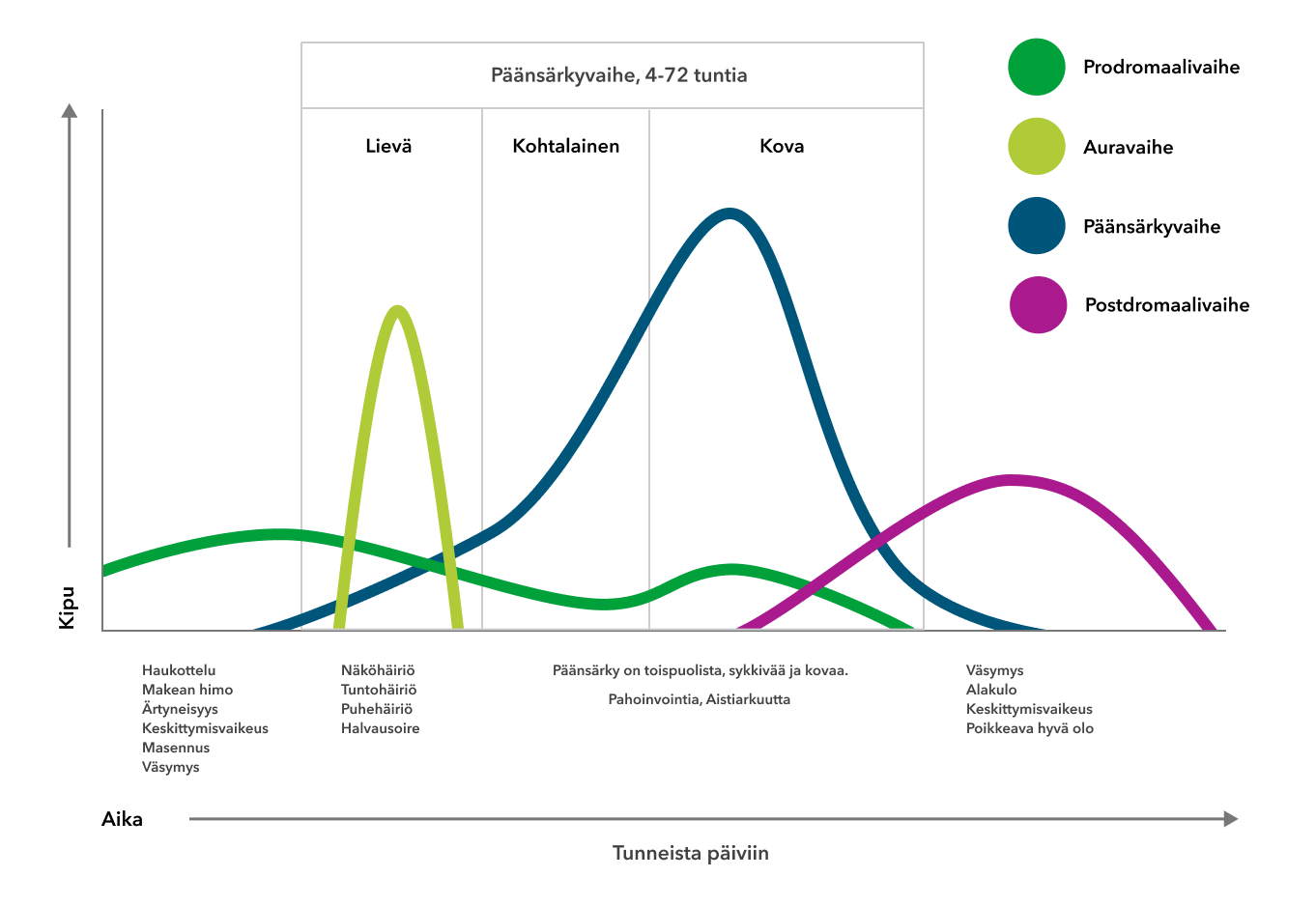
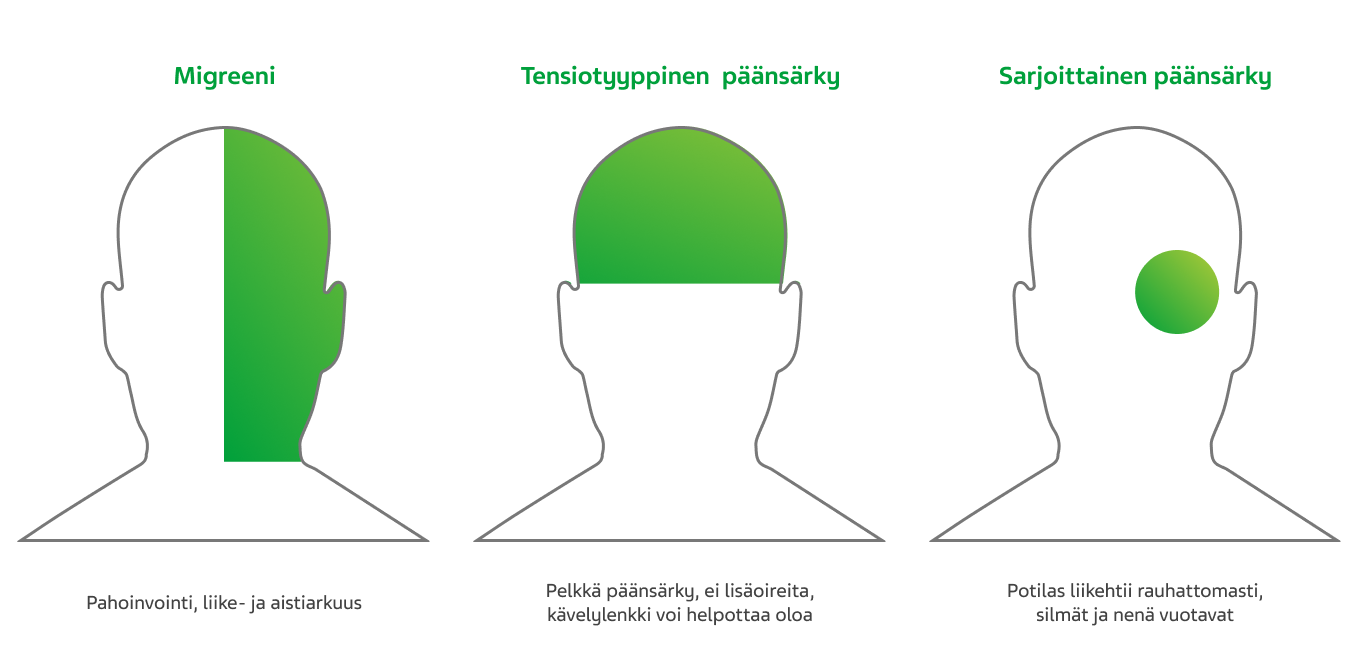
Migreenin erottaa muista primaareista päänsäryistä kipuun liittyvien oireiden avulla. Pahoinvointi, valo- ääni- ja liikearkuus ovat keskeinen osa migreenikohtausta.
Kuva 2. Primääripäänsärkyjen erotustekijät. (kuva piirretään uudestaan)
Migreeni pakottaa potilaan makuulle pimeään, äänettömään huoneeseen, mikä tahansa liike lisää kipua ja pahoinvointia. Tästä erotuksena tensiopäänsärystä kärsivä voi hyvinkin lähteä rentouttavalle kävelylenkillä ja sarjoittaisesta päänsärystä kärsivä ei pysty olemaan paikallaan vaan liikehtii jatkuvasti ja rauhattomasti.
Sekundääriset päänsäryt
Sekundaarisille päänsäryille on tyypillistä vaaran merkkien esiintyminen. Primaareista päänsäryistä vaaran merkit puuttuvat. Neurologiset vaaran merkit voivat olla sekä yleisluonteisia että paikallistavia. Paikallistava puutosoire saa alkunsa tietyltä aivoalueelta. Yleisluonteisia hälyttäviä oireita ovat mm. sekavuus ja kouristuskohtaus ja paikallistavia toispuolihalvaus, puhehäiriö, kaksoiskuvat, niskajäykkyys ja ataksia (liikkeiden hapuilu).
Tärkeimmät vaaran merkit on kerätty muistisääntöön S2NOOP4. Hyvä tapa on käydä vaaran merkit systemaattisesti läpi jokaisen potilaan kohdalla. Näin sekundaarinen päänsärky ei jää huomaamatta.
Taulukko 6. S2NOOP4 muistisääntö sekundääristen päänsärkyjen vaaran merkeistä.2, 3
| S2NOOP4 |
Käy vaaran merkit läpi systemaattisesti jokaisen päänsärkypotilaan kohdalla |
Kysy tarvittaessa neurologilta
Sekundaarisen päänsäryn riski kasvaa |
| S |
Yleisoireet ja löydökset
(Systemic Symptoms and Signs) |
· Kuumeilu
· Vilunväristykset |
|
Yleissairaus
(Systemic Disease) |
· Yöhikoilu, lihaskivut, laihtuminen
· Syöpä, Alentunut vastustuskyky (immuunipuutos), Human Immunodeficiency Virus-infektio (HIV) |
| N |
Neurologiset oireet tai löydökset |
· Neurologinen yleisoire (kuten kouristuskohtaus, muutos käytöksessä tai persoonallisuudessa)
· Neurologinen paikallisoire (kuten toispuolihalvaus, mustuaispuoliero, kaksoiskuvat, näön tarkkuuden heikkeneminen, sykkivä tinnitus) |
| O |
O1. Äkillinen alku (Onset Sudden) |
Päänsärky on maksimissa hetkessä (alle minuutissa) |
| O |
O2. Alku yli 50-vuotiaana (Old Age) |
Vanhemmalla iällä alkava uusi päänsärky (jota ei ole aiemmin esiintynyt)
(Onset after age 50) |
| P |
P1. Muutos päänsäryn luonteessa (Progressive) |
Jatkuvasti vaikeutuva ja jatkuvaksi muuttuva päänsärky |
|
P2. Ponnistus (Precipitated by Valsalva) |
Päänsärky vaikeutuu yskiessä, ponnistaessa |
|
P3. Asento (Postural aggravation) |
Päänsärky on asentoriippuvaista |
|
P4. Raskaus (Pregnancy) |
Päänsärky raskauden aikana |
Migreenipotilaan status on normaali. Jos anamneesissa tulee esiin vaaran merkkejä (S2NOOP4), statustutkimus kohdistetaan sen mukaisesti. Neurologinen painopiste on aivohermoissa ja neurologisissa puutosoireissa.
Taulukko 6. Päänsärkypotilaan statustutkimus.
| A. Yleisstatus |
B. Neurologinen status |
| Yleistilan lasku, sekava käytös
Meningismi
Trauman merkit
Poskiontelot, silmät
Keuhkot, iho, niska |
Silmät (aivohermot II, III, IV, VI)
Kasvot (aivohermot V, VII)
Puhe (IX, X, XII)
Neurologiset puolioireet:
lihasvoimat, refleksit, tonus, Babinski |